Ripensare le politiche per la non autosufficienza non è, oggi, oggetto di dibattito nel nostro Paese. Nel recente passato, tuttavia, sono state avanzate alcune proposte di riforma. Cristiano Gori e Franco Pesaresi, sulle pagine della Rivista online "I luoghi della cura (new entry del Network di Percorsi di secondo welfare), offrono una analisi delle principali proposte avanzate negli ultimi anni, mettendo in luce gli insegnamenti che da esse si possono trarre per il futuro.
La riforma nazionale degli interventi rivolti alle persone non autosufficienti è, oggi, al di fuori dell’agenda politica. Il periodo compreso tra la fine degli anni ’90 e la conclusione del decennio successivo ha conosciuto un certo dibattito in merito, ma la stagione che ha visto numerosi paesi simili al nostro introdurre robuste riforme – come Austria (1993), Germania (1995), Francia (2002) e Spagna (2006) – non ha avuto un risultato analogo in Italia. A partire dagli anni dell’austerità, invece, il tema è scomparso dal radar della politica. Non è necessario ricordare a chi legge l’urgenza di una simile riforma. “I luoghi della cura online” intende contribuire, nei prossimi mesi, a provare a rianimare il dibattito. Ci pare utile partire da un riesame delle principali proposte avanzate negli ultimi 20 anni.
Le proposte
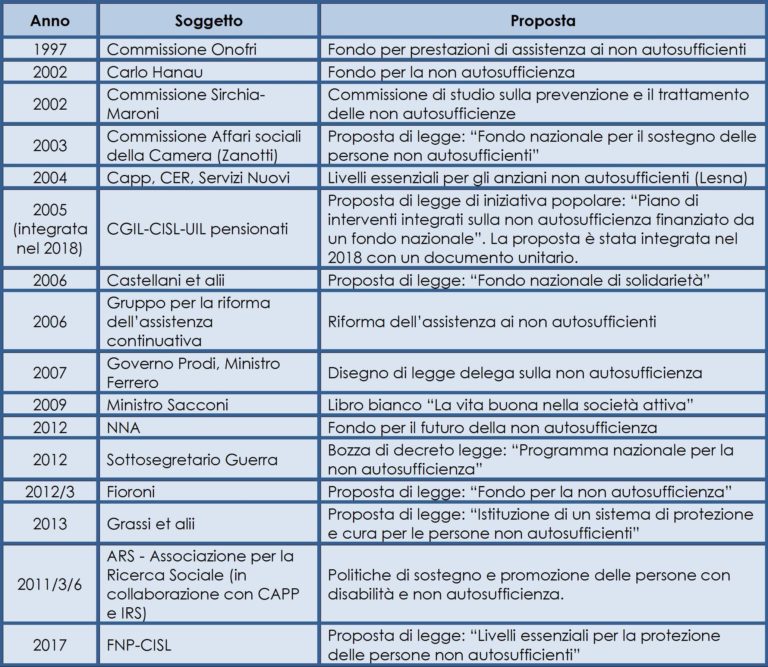
Questo articolo intende analizzare le principali proposte di riforma nazionale avanzate – negli ultimi 20 anni – da soggetti politici, da attori sociali o da esperti. Se ne considerano 17, trattando solo quelle che comprendono l’insieme degli interventi per la non autosufficienza e non le proposte, pur apprezzabili, relative a singoli settori di intervento (tabella 1). L’obiettivo consiste nel trarre elementi utili per la (auspicata) riapertura del dibattito. A tal fine, vengono toccati gli snodi fondamentali di una simile riforma: l’accesso alle prestazioni, lo sviluppo dell’offerta, il sostegno della domanda; la governance del sistema, la spesa ed il finanziamento (Gori, 2008). Ad ognuno è dedicato un paragrafo.
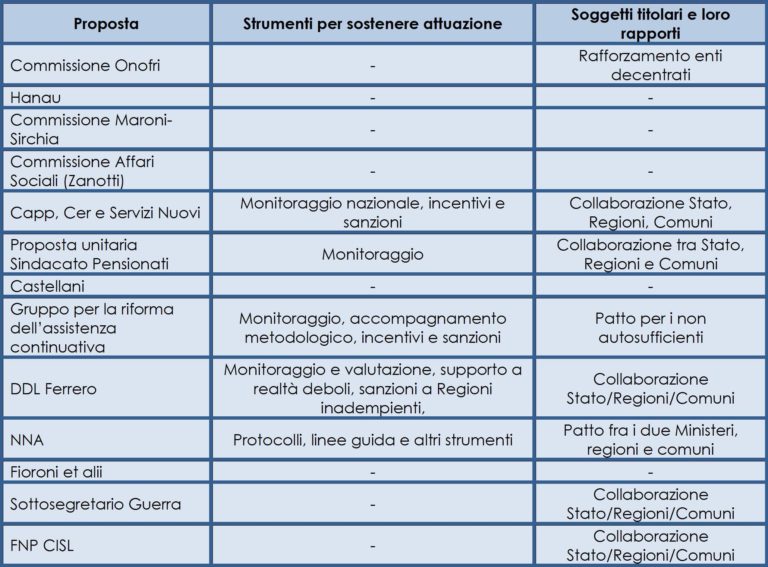
Tabella 1. Le proposte nazionali per la non autosufficienza
L’accesso alle prestazioni
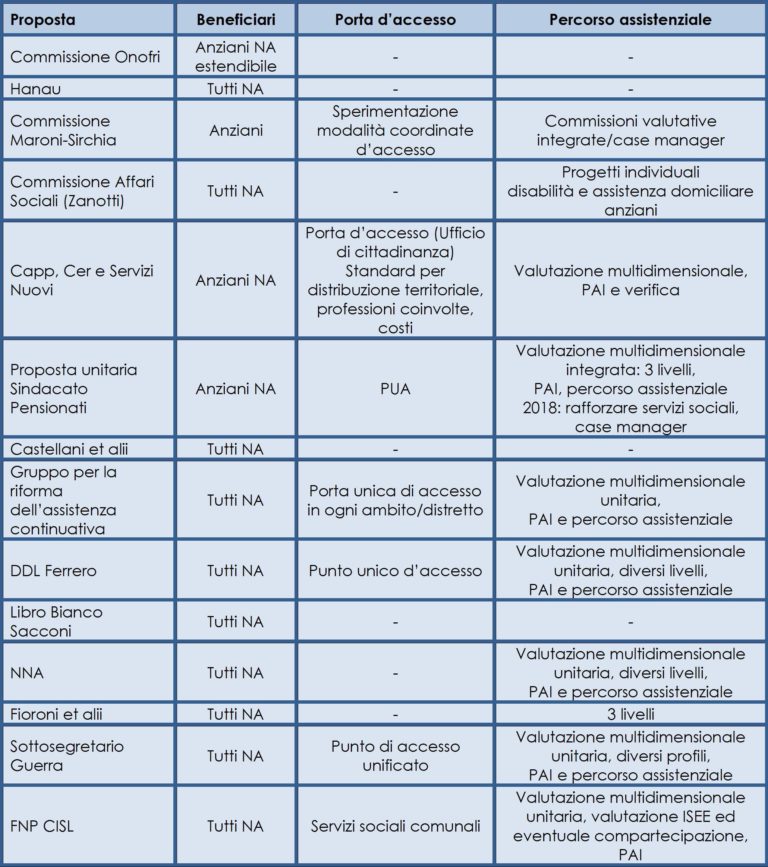
È il tema sul quale si registra maggiore convergenza, a partire dalla definizione dei beneficiari. La grande maggioranza delle proposte prefigura, infatti, un sistema di tutela rivolto a tutte le persone non autosufficienti indipendentemente dall’età. A fronte di due possibilità, un programma dedicato solo agli anziani oppure dedicato a tutti senza distinzione di età, la seconda opzione è prevalente.
Un consenso pressoché unanime raccoglie la previsione di un sistema di accesso, informazione e accompagnamento alle prestazioni che sia unitario ed integrato tra sociale e sanità. Tale sistema assume localmente una terminologia diversificata riconducibile, però, all’organizzazione del “Punto unico di accesso” (PUA). Le funzioni del PUA sono relative soprattutto all’informazione e all’orientamento del cittadino, all’accoglimento delle domande di assistenza, alla prima valutazione del bisogno, all’accompagnamento del cittadino verso specifici servizi o interventi, alla risoluzione di problemi semplici (Pesaresi, 2013). L’idea di base parte dalla volontà di semplificare e facilitare i percorsi degli utenti. Le risposte esistenti in proposito hanno conosciuto una significativa evoluzione nel tempo. Nella prima metà degli anni 2000, infatti, si era diffusa la modalità degli sportelli settoriali: da una parte le “Porte sociali” per l’accesso alle prestazioni sociali (Pesaresi, 2008), che si sono realizzate in buona parte del territorio italiano, e dall’altra parte gli sportelli sanitari, spesso settoriali, per l’accesso alle prestazioni sanitarie territoriali (come le cure domiciliari). Successivamente, e fino ad oggi, si è invece diffuso il concetto di un Punto unico (PUA) in tutti i distretti sanitari/ambiti sociali per l’accesso a tutte le prestazioni sociali, sociosanitarie e sanitarie, che rappresenta un’evoluzione ulteriore in direzione della semplificazione delle procedure e del supporto degli assistiti e dei loro familiari. Ormai quasi tutte le regioni hanno scelto questo modello che è senz’altro da preferire anche se per molte di queste regioni si tratta ora di superare la fase programmatoria e di passare a quella operativa (Pesaresi, 2013).
Una volta effettuato l’accesso, i vari modelli proposti nelle ipotesi di riforma prevedono la valutazione dei bisogni assistenziali a cura di una Unità di valutazione multidimensionale (UVM) che successivamente elabora il Piano assistenziale individualizzato (PAI) per la formale presa in carico. In proposito, molte proposte richiedono l’individuazione di uno strumento nazionale unico per la valutazione dei bisogni, strumento ad oggi non identificato. Tale indicazione viene giustificata dalla grande eterogeneità degli strumenti valutativi in uso nelle diverse regioni, con evidenti conseguenze in termini di disuguaglianza nell’accesso alle risposte disponibili.
Inoltre, la disponibilità di uno strumento nazionale di classificazione degli utenti e dei loro bisogni affronterebbe anche un altro problema strutturale del sistema italiano. Oggi, infatti, il più diffuso intervento di assistenza per la non autosufficienza è l’indennità di accompagnamento, avente un importo fisso indipendente dal bisogno assistenziale ed erogata separatamente dai servizi sociali e sociosanitari. Si tratterebbe, invece, di utilizzare il nuovo strumento di valutazione nazionale per determinare l’accesso all’insieme degli interventi, dunque sia l’indennità sia i servizi. Questa opzione negli ultimi anni è diventata centrale fra le proposte di riforma tanto che, dal 2007 in avanti quasi tutte (DDL Ferrero, NNA, Fioroni, sottosegretario Guerra, ARS1, CGIL-CISL-UIL Pensionati2) hanno previsto uno strumento di valutazione nazionale. Lo strumento, riferito all’insieme di prestazioni, indennità e servizi, permetterebbe di classificare l’insieme degli utenti in diversi livelli di bisogno o in diversi profili e dovrebbe essere utilizzato al fine di indirizzarli verso la risposta più appropriata.
Diversi soggetti, tuttavia, nutrono forti dubbi sull’opportunità di individuare un solo strumento nazionale di valutazione, seppur presente in numerose nazioni europee, e su quale scegliere. L’opposizione principale viene dalle regioni che non sono disponibili ad “abbandonare” lo strumento di valutazione che ognuna di loro ha scelto, per adottarne uno unico nazionale. Neanche il “Progetto Mattoni” dell’Agenzia sanitaria nazionale, che conteneva precise proposte in tale direzione, è riuscito a modificare tale posizione.
Pochissimi, fra cui l’Associazione per la Ricerca Sociale (ARS) di Milano e CGIL-CISL-UIL Pensionati (2018), si sono soffermati sulla necessità del Case management che assicuri accompagnamento, uso efficiente di tutte le risorse disponibili nei territori, finalizzazione appropriata degli interventi (tabella 2).
Tabella 2. L’accesso alle prestazioni
Lo sviluppo dell’offerta
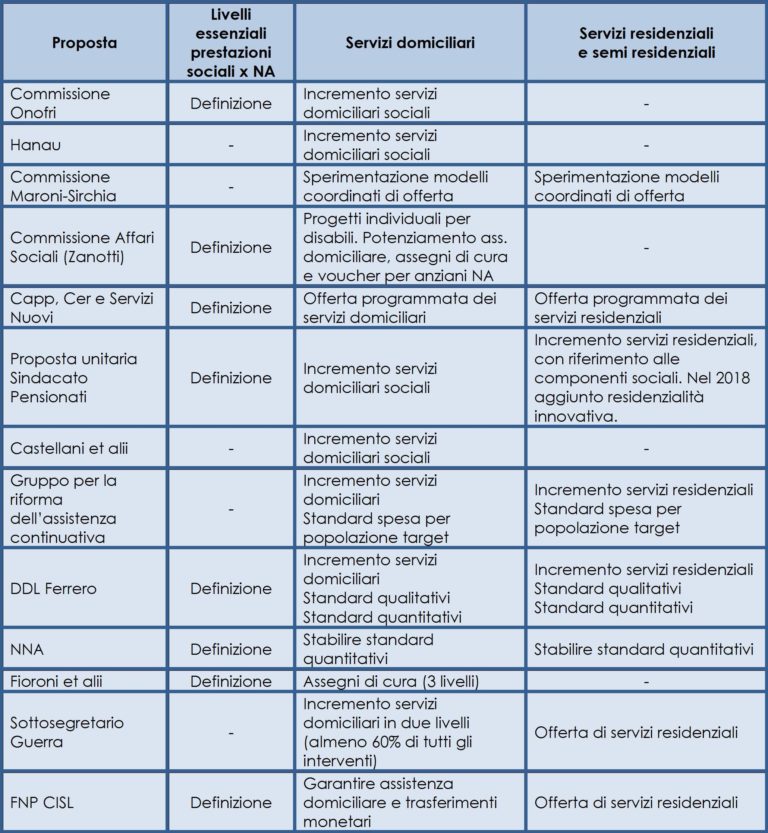
Lo sviluppo dell’offerta e l’equità nell’accesso ai servizi passa, soprattutto, attraverso la definizione di adeguati livelli essenziali. Di ciò sono consapevoli i proponenti della maggioranza delle proposte di riforma dell’assistenza ai non autosufficienti. Un nodo cruciale consiste nel definire che cosa si intende per livelli e quali siano i loro concreti contenuti. La loro definizione da parte dello Stato garantisce il diritto a beneficiare di prestazioni per chiunque si trovi in una determinata condizione di bisogno? Se così è, ci troveremmo di fronte ad un diritto esigibile. L’approvazione dei livelli ricomprende la definizione di standard di offerta dei servizi, declinandone i principali aspetti quantitativi e qualitativi? Diversi osservatori ritengono che sarebbe importante comprendere entrambi i criteri: la definizione del bisogno accompagnata dall’esigibilità del diritto tutela il cittadino nei confronti dell’ente potenzialmente inadempiente mentre il riferimento a standard di offerta evidenzia la necessità che le amministrazioni si facciano attivamente carico di organizzare un sistema di servizi, in assenza dei quali verrebbe a cadere l’esigibilità del diritto (Bosi et al., 2012). Secondo tale impostazione, la definizione dei livelli nel modo indicato dovrebbe garantire una rete di servizi ben distribuita in tutto il territorio nazionale ed un punto di riferimento anche per chi deve costruire i livelli di offerta degli stessi.
Sul fronte dell’offerta dei servizi l’attenzione è rivolta prevalentemente all’incremento di quelli domiciliari. Il 90% delle proposte ne parla, mentre lo sviluppo dell’assistenza residenziale viene citata solo in sette ipotesi di riforma dell’assistenza ai non autosufficienti (Capp, pensionati CGIL-CISL-UIL, Gruppo per la riforma dell’assistenza continuativa, DDL Ferrero, Sottosegretario Guerra, Grassi, FNP CISL). Assolutamente trascurata, invece, l’esigenza dei centri diurni per anziani che vengono trattati solo dalla proposta del Network Non Autosufficienza che prevede una presenza adeguata di tali servizi in tutte le regioni.
Come raggiungere gli obiettivi di sviluppo dell’assistenza domiciliare e residenziale i più non lo dicono, salvo l’Associazione per la Ricerca Sociale (ARS) che propone i voucher domiciliari in alternativa al contributo economico. In realtà, uno dei nodi è proprio quello di assicurare dei livelli quantitativi di offerta in tutte le regioni per garantire un’assistenza adeguata e parità nelle condizioni di accesso per tutti i cittadini. Per essere davvero efficaci, occorre che i livelli definiscano gli indicatori quantitativi da garantire in ogni territorio per le singole prestazioni (per esempio quota degli anziani non autosufficienti assistiti a casa, ecc.) per i non autosufficienti. Tre sole proposte si preoccupano di definire degli obiettivi quantitativi e qualitativi dei servizi. Il Gruppo per la riforma dell’assistenza continuativa propone degli standard di spesa da raggiungere per popolazione target, NNA propone standard adeguati di presenza di servizi per le regioni mentre il DDL Ferrero propone la definizione di standard quantitativi e qualitativi dei servizi. Si tratta di uno degli aspetti più complessi perché la normativa attuale affida la competenza relativa all’organizzazione dei servizi alle singole regioni che si possono influenzare ed anche vincolare ma attraverso un faticoso percorso concertativo e presumibilmente anche oneroso per lo Stato. Per questo registra così poche proposte. Ciononostante, un intervento dello Stato in fase di determinazione dei livelli appare ineludibile anche in questo campo viste le differenze, in qualche caso veramente ampie, negli standard quali/qualitativi che le singole regioni hanno approvato per i loro servizi residenziali e semiresidenziali.
Rari, invece, sono gli standard qualitativi per i servizi domiciliari. Solo il livello statale può esercitare un ruolo significativo su questo fronte. Lo strumento da utilizzare non dovrebbe essere di tipo normativo perché la competenza è regionale ma quello delle linee guida da condividere in sede di Conferenza Stato-Regioni. Giova rammentare che un percorso di questo tipo è già stato realizzato in passato con l’approvazione del DPCM 308/2001 che propose alle Regioni i requisiti minimi strutturali e organizzativi per l’autorizzazione delle strutture residenziali e semiresidenziali. Era un decreto non vincolante dal punto di vista normativo ma che è stato in grado di orientare in senso omogeneo le diverse regioni italiane (Pesaresi, 2008a). Bisognerebbe pertanto elaborare delle linee guida nazionali sugli standard qualitativi per l’insieme dei servizi per la non autosufficienza, definendoli in collaborazione con le regioni e disponendo un sistema di monitoraggio centrale sulla loro applicazione. Nulla di strettamente vincolante, ma sicuramente efficace come l’esperienza passata ha dimostrato.
L’intervento sul fronte qualitativo per i servizi domiciliari, residenziali e semiresidenziali si rende necessario oltre che per garantire a tutti un’adeguata qualità delle prestazioni anche per evitare che il raggiungimento di standard quantitativi di crescita, resi obbligatori dai livelli essenziali, possa portare al sacrificio di quelli qualitativi. Non si tratta di una ipotesi teorica. E’ già accaduto con le cure domiciliari in molte regioni italiane. Infatti, negli anni passati, le regioni obbligate dalla “griglia LEA” ad aumentare i casi trattati a domicilio (la quantità) hanno ridotto le ore di assistenza erogate ad ogni assistito (la qualità) per contenere l’aumento della spesa. Per questo i due aspetti, quello quantitativo e quello qualitativo delle prestazioni, devono essere garantiti di pari passo con atti appropriati a cura dello Stato (tabella 3).
Tabella 3. Lo sviluppo dell’offerta
Il sostegno della domanda
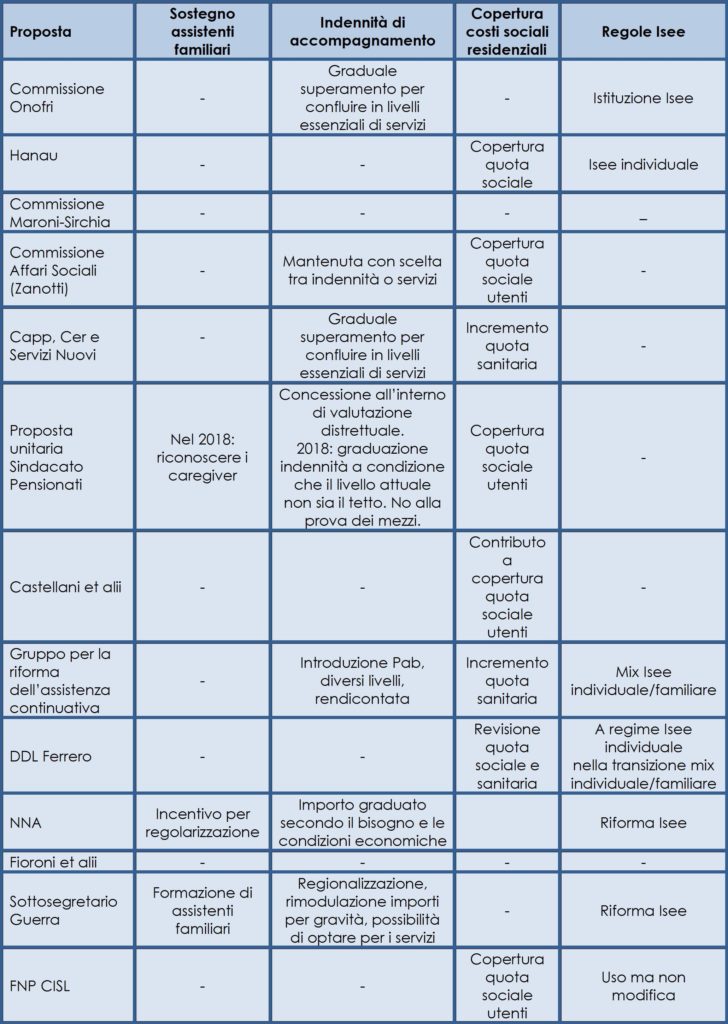
Gli interventi per il sostegno della domanda – cioè quelli riguardanti le risorse economiche in mano ad anziani e famiglie – sono stati i più trascurati dalle varie proposte che si sono succedute nel tempo. Una carenza particolarmente evidente tocca quelli concernenti le assistenti familiari, che oggi rappresentano una risposta estremamente diffusa. Solo nel 2012, NNA e il sottosegretario Guerra affrontano il tema proponendo interventi volti a incentivare la regolarizzare del loro lavoro attraverso il sostegno economico delle famiglie (NNA) o la formazione delle assistenti familiari (Guerra), strumenti che dovrebbero diventare una leva per elevare la qualità dei servizi che queste forniscono. Nel 2013 la proposta dell’on. Grassi prevede il sostegno dell’intervento domiciliare “attraverso persone singole in possesso di adeguata qualificazione”. In realtà, nessuna ipotesi di riforma può prescindere da questo tema che deve essere trattato con un mix di iniziative nazionali e regionali: occorre sostenere maggiormente le famiglie attraverso agevolazioni fiscali, attivare politiche migratorie dedicate, realizzare attività formative per le assistenti familiari e, infine, mettere a disposizione strumenti per facilitare l’incontro fra la domanda e l’offerta di lavoro a livello locale. Molte regioni hanno introdotto varie risposte in alcuni di questi campi, ma l’esperienza ha dimostrato che senza un intervento integrato che coinvolga anche le politiche nazionali l’efficacia dell’intervento regionale è molto limitata.
Per quanto riguarda la riforma dell’indennità di accompagnamento, sei proposte su diciotto non se ne occupano – confermando così lo status quo – mentre le altre dodici intervengono in modo estremamente differenziato. C’è chi propone la possibilità per l’utente di trasformarla in servizi (Zanotti, Guerra), chi di erogarla previa valutazione dell’Unità Valutativa Multidisciplinare (CGIL-CISL-UIL Pensionati) e chi di graduarne l’importo in relazione ai bisogni (NNA, Guerra, Fioroni, ARS, CGIL-CISL-UIL Pensionati). Impossibile trarne una sintesi ed un orientamento prevalente se consideriamo le proposte nel loro insieme. Tuttavia, seguendo l’evoluzione del dibattito nel tempo si può cogliere una tendenza. Negli anni più recenti, infatti, si è affermata l’idea che la riforma dell’assistenza ai non autosufficienti debba coinvolgere anche l’indennità di accompagnamento, mantenendo l’accesso in base esclusivamente al bisogno, prevedendo la graduazione degli importi in relazione ai diversi livelli di bisogno degli assistiti e mettendo in connessione questo strumento con i servizi alla persona.
Un consenso rilevante (10 proposte su 18), viene raccolto dall’ipotesi di ridurre il costo dell’assistenza residenziale a carico dell’assistito. Questo può avvenire con l’aumento delle quote di competenza sanitaria (Capp, Gruppo assistenza continuativa, DDL Ferrero) oppure con un sostegno economico per i non autosufficienti ricoverati nelle strutture residenziali (Hanau, Zanotti, CGIL-CISL-UIL Pensionati, Castellani, Grassi, FNP CISL). I livelli raggiunti dalle rette nelle strutture residenziali suggeriscono di riprendere il tema. Occorre però identificare con attenzione la tipologia dell’intervento badando a non incentivare l’istituzionalizzazione degli anziani o di giovani e adulti con disabilità.
Metà delle proposte si occupano dell’ISEE. Gli argomenti sono quelli che hanno animato il dibattito degli ultimi anni relativamente al reddito da considerare per definire la quota di compartecipazione al costo dei servizi (soprattutto residenziali e semiresidenziali) e riassumibile in due posizioni: considerare come reddito di riferimento quello della famiglia oppure quello dell’assistito. Il tema è stato comunque affrontato e definito con l’approvazione del D. Lgs. 159/2013.
L’impressione generale, comunque, è quella di una scarsa attenzione verso gli strumenti che intervengono nel sostegno della domanda. È un tratto diffuso nelle politiche italiane, che costituisce un elemento di squilibrio: volendo rafforzare il sistema, infatti, non si può agire sulla crescita dell’offerta di servizi senza lavorare contemporaneamente sul sostegno della domanda (tabella 4).
Tabella 4 – Il sostegno della domanda
La governance del sistema
Questo tema è trascurato dalla maggioranza delle proposte. Dalla loro lettura, però, si intuisce che il ruolo di governo del sistema deve essere affidato a regioni, asl e comuni in un quadro di collaborazione con lo Stato (sei proposte lo indicano in modo esplicito). Il Network Non autosufficienza (NNA) – che più di altri si occupa del tema – propone un “Patto per le persone non autosufficienti”, con uno sforzo condiviso da parte dei due Ministeri interessati alla non autosufficienza (Salute e Lavoro e Politiche sociali) delle regioni e dei comuni. Viene lì richiamato come solo il lavoro e il finanziamento congiunto tra i diversi soggetti istituzionali potrà portare al rafforzamento dell’offerta dei servizi, alla promozione della qualità e all’aumento della disponibilità di risorse.
Inoltre, la maggioranza delle proposte non fornisce indicazioni riguardanti la transizione dalla realtà attuale alla messa a regime della riforma. Eppure tale percorso è cruciale alla luce delle inevitabili complessità attuative, delle grandi differenze territoriali nella distribuzione dei servizi e della prevedibile difficoltà nel reperire immediatamente tutte le risorse necessarie per implementare la riforma. Occorre pertanto definire un percorso graduale di realizzazione della riforma e di crescita dei servizi perché solo attraverso la precisa definizione del percorso si recupera la dimensione operativa dell’obiettivo indicato. Si può pertanto pensare ad un finanziamento gradualmente crescente per la realizzazione della riforma e ad obiettivi regionali che tengano conto, almeno nei primi anni di implementazione, dei livelli di partenza.
Lo stesso insufficiente interesse (5 proposte) ha raccolto l’idea che la riforma dovrebbe essere accompagnata dalla predisposizione di un robusto sistema di monitoraggio dei servizi ed interventi erogati, e dei relativi costi. L’attività di monitoraggio dovrebbe essere affidata allo Stato ma la stessa per essere davvero efficace dovrà essere accompagnata, secondo alcune proposte, dalla previsione di sanzioni per le regioni inadempienti e di sistemi premianti per quelle virtuose (Capp, Gruppo per la riforma dell’assistenza continuativa, DDL Ferrero) (tabella 5).
Complessivamente, lo scarso interesse rivolto ai temi della governance rappresenta un evidente punto debole della gran parte delle proposte. Dedicare poca attenzione ai rapporti tra i soggetti istituzionali, al percorso di transizione ed al monitoraggio significa sottovalutare tutti gli aspetti legati al passaggio dal disegno normativo alla pratica, cioè l’effettiva attuazione della riforma. Le modalità di effettiva traduzione nella pratica di una disposizione legislativa, tuttavia, sono decisive nel determinare le sorti.
Tabella 5. La governance del sistema
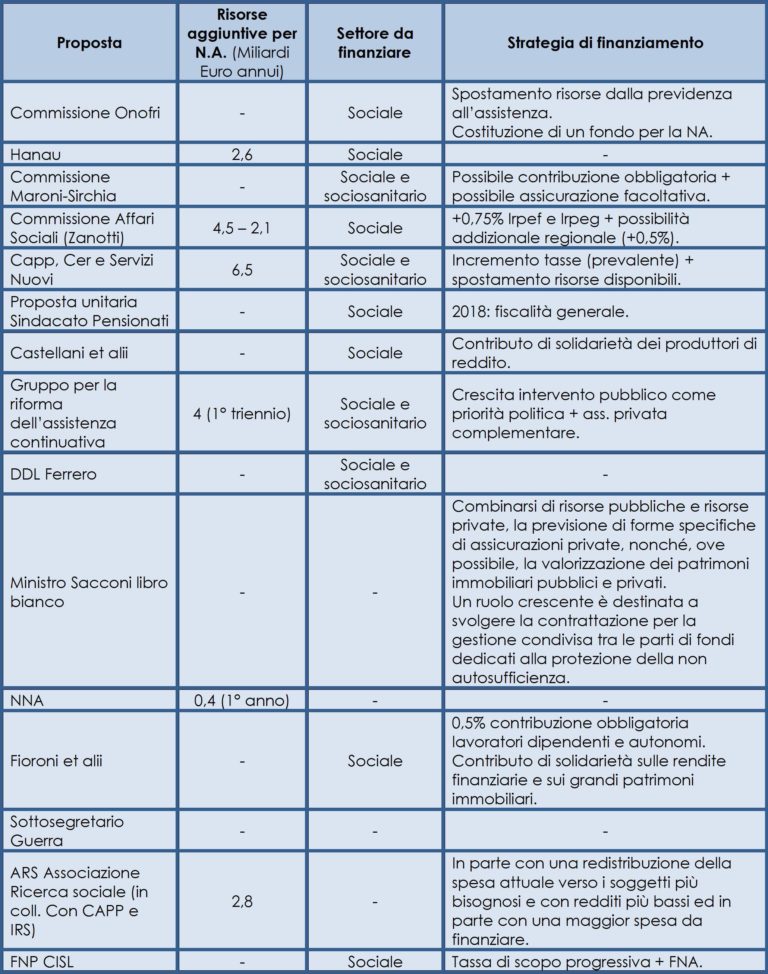
La spesa ed il finanziamento
La maggioranza delle proposte di riforma è priva di una stima dei costi mentre le altre presentano dati eterogenei. Ad esempio, per l’Associazione per la Ricerca Sociale-ARS occorrono 2,8 miliardi aggiuntivi rispetto alla spesa attuale per indennità di accompagnamento e invalidità, mentre altri ritengono necessari 6,5 miliardi di euro, che salgono ad 8 miliardi se si considerano tutti i non autosufficienti indipendentemente dall’età (Capp). Occorre inoltre segnalare la proposta di NNA, che ritiene sufficiente uno stanziamento iniziale contenuto per avviare un percorso graduale che, però, deve veder crescere nel tempo il finanziamento. La differenza fra le risorse per avviare la riforma e le risorse a regime è evidentemente rilevante, ed è giustificata dalle ristrettezze di bilancio e dalla convinzione che un finanziamento in fase di partenza possa comunque costituire un volano spingendo lo Stato e le Regioni a sviluppare il percorso intrapreso. Il finanziamento statale crescente, da utilizzare in modo coordinato con le risorse di regioni e comuni, deve essere destinato alla progressiva introduzione dei livelli essenziali dei servizi (NNA, 2012).
Tutte le proposte prevedono di incrementare i fondi per il settore sociale e alcune (quattro) ritengono che vadano distribuite anche al settore sociosanitario. Quest’ultimo orientamento pare condivisibile alla luce dei problemi di sotto-finanziamento che riguardano anche questo comparto.
Rispetto alle ipotesi di finanziamento, le proposte sono fortemente diversificate anche se la maggior parte di queste prevede un aumento della pressione fiscale da esercitare soprattutto attraverso un’ imposta di scopo. Ma ci sono anche altre ipotesi, seppur minoritarie, che prevedono di finanziare l’intervento con una riduzione della spesa previdenziale (Onofri, CAPP), con la partecipazione di assicurazioni private o con risorse derivanti dalla contrattazione aziendale (Sacconi), con altre soluzioni miste (Fioroni3) (Grassi4) o, seppure in parte, con una redistribuzione della spesa attuale verso i soggetti più bisognosi e con redditi più bassi (ARS).
Due proposte (Maroni-Sirchia e Gruppo per la riforma dell’assistenza) prevedono la possibilità di assicurazioni private in funzione complementare al primario intervento pubblico. Il Libro Verde dell’ex ministro Sacconi dedica particolare attenzione alle forme di tutela contro il rischio di non autosufficienza previste in alcuni contratti collettivi, a livello aziendale o di settore, di cui beneficiano gli appartenenti ad alcune categorie professionali (welfare occupazionale). Tra quelle esistenti, gli esempi più noti riguardano i contratti collettivi dei dipendenti delle assicurazioni e dei bancari che prevedono l’erogazione di un contributo economico ai pensionati e ai lavoratori del settore, con regolarità, per tutto il periodo di non autosufficienza (tabella 6).
Tabella 6. La spesa ed il finanziamento
Cosa possiamo imparare?
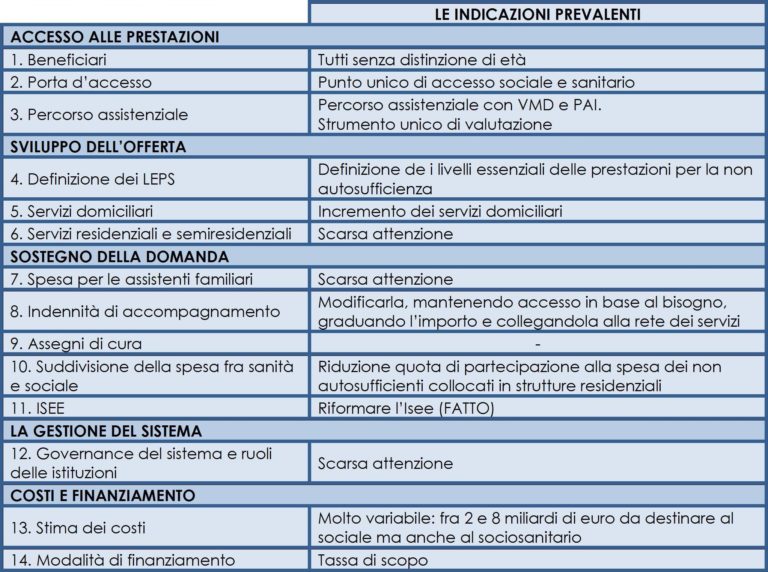
Sul piano politico, il bilancio di questi 20 anni è sostanzialmente negativo perché il dibattito attorno alla proposta di riforma dell’assistenza ai non autosufficienti non ha prodotto esiti concreti. Sul piano del disegno della riforma, nondimeno, il riesame delle principali proposte mette in luce rilevanti messaggi sulle strade da (non) seguire nel prossimo futuro. Vengono illustrati qui di seguito, rimandando alla tabella 7 per un quadro sugli orientamenti prevalenti emersi nelle proposte.
Primo, considerare gli interventi per la non autosufficienza nel loro insieme. La gran parte delle proposte presentate in passato come riforme complessive del sistema, infatti, non ne consideravano alcune sue parti, siano esse i servizi sociosanitari o l’indennità di accompagnamento. Si tratta, invece, di componenti da inserire nel progetto di cambiamento. Nel caso dei servizi sociosanitari è importante perché la presenza di livelli essenziali in sanità si declina per questi servizi in indicazioni prive di ricadute operative, dato che non contengono target e standard precisi riguardanti la loro diffusione. L’indennità di accompagnamento, a sua volta, assorbe quasi metà della spesa complessiva ed è l’unico strumento di diretta competenza statale. Peraltro sulla necessità di considerare quest’ultima è già maturato un certo grado di consenso nelle più recenti proposte, che condividono tre punti: a) mantenimento dell’accesso in base esclusivamente al bisogno assistenziale, b) graduazione dell’importo secondo tale bisogno, c) costruzione di un collegamento tra l’indennità e la rete dei servizi (Gori, 2017).
Secondo, interrogarsi sugli spazi di azione di una riforma nazionale nella frammentazione del welfare italiano. Mentre l’indennità di accompagnamento è di responsabilità statale, così non è per i servizi sociosanitari e sociali. La domanda da porsi è quali indicazioni potrebbe utilmente fornire lo Stato rispetto ai servizi di competenza regionale e comunale. L’ambizione, fatta propria da gran parte delle proposte, che lo Stato ridisegni ampiamente l’offerta di servizi locali, pare velleitaria per due motivi. Primo, i sistemi locali di intervento per la non autosufficienza sono, perlopiù, già estremamente strutturati. Secondo, si registrano notevoli differenze geografiche, tra Nord e Sud ma anche tra regioni di una stessa area territoriale. D’altra parte, è evidente – e lo è diventato sempre più negli anni recenti – la necessità di un sostegno statale all’azione dei servizi locali. Si tratta di capire quali sono le leve statali da agire, trovando una sintesi tra la necessità di un sostegno e la valorizzazione dell’autonomia locale. Sotto questo profilo, le esperienze degli interventi nazionali messi in campo negli ultimi anni in altri settori del welfare, in particolare il Piano Nidi 2007-2010 e il Reddito d’Inclusione (ReI), possono fornire utili indicazioni sulle strade da seguire così come su quelle da evitare.
Terzo, aggiornare le proposte al mutato contesto del nostro Paese. La maggior parte delle proposte di riforma esaminate, infatti, sono state presentate più di 10 anni fa, diverse anche prima, un aspetto da considerare anche quando si formulano rilievi critici. Nel frattempo la realtà italiana è cambiata – per quanto riguarda il profilo della popolazione così come quello della rete delle risposte – e bisogna tenerne conto. Si tratta, dunque, di effettuare nuove stime sull’utenza da raggiungere, e sulla relativa spesa, di considerare l’esplodere delle demenze così come il ruolo ormai consolidato delle assistenti familiari. Inoltre, bisogna riconoscere che la necessità di un maggiore sostegno per i caregiver familiari è diventata sempre più forte nel tempo. Nondimeno, è necessario dare il giusto peso ai sempre più diffusi fenomeni di impoverimento delle famiglie con anziani non autosufficienti, ad esempio ragionando sulla possibilità di graduare l’importo dell’indennità di accompagnamento sia in base ai bisogni sia in base alle condizioni economiche.
Quarto, concentrarsi sulla dimensione attuativa. La scarsa considerazione degli aspetti attuativi accomuna la maggioranza delle proposte, che si tratti del sistema di governance, del percorso di transizione per introdurre la riforma o del suo monitoraggio. Questo rappresenta un limite fondamentale della precedente stagione del dibattito sulla non autosufficienza, che peraltro – in quella fase – era molto diffuso in tutto il confronto sul welfare. Molti tendevano a ritenere, infatti, che l’approvazione di una legge di riforma portasse con sé, quasi “automaticamente”, la sua traduzione pratica, sottovalutando tanto la complessità del percorso attuativo quanto la sua centralità per le conseguenze di una normativa sulla vita concreta dei potenziali utenti. L’ultima fase del periodo considerato, tuttavia, ha visto iniziare una promettente inversione di tendenza. È aumentato, infatti, l’interesse nei confronti dell’attuazione, in particolare dei meccanismi e degli strumenti per sostenerla. Si tratta di una tendenza che, di nuovo, riguarda l’intero dibattito sulle politiche di welfare.
Quinto, prima la strategia poi il finanziamento. Nel periodo in esame, l’attenzione è stata dedicata prima alle modalità di finanziamento e poi alla definizione della strategia. Si è discusso, in altre parole, molto più delle modalità di reperimento dei fondi – con la prevalenza dell’ipotesi di un aumento della pressione fiscale – che degli obiettivi da perseguire attraverso il loro utilizzo. Questo sbilanciamento ha rallentato il dibattito tra i soggetti interessati a migliorare le politiche per i non autosufficienti ed ha reso difficile suscitare l’interesse dei principali soggetti politici così come dell’opinione pubblica. Seppure, evidentemente, il tema del finanziamento non possa essere eluso, bisogna innanzitutto costruire una visione chiara e solida degli obiettivi che si vogliono ottenere e del loro significato per la vita delle persone non autosufficienti e delle loro famiglie. Solo una simile visione potrà allargare il consenso intorno ad una proposta di riforma e, conseguentemente, permettere di sciogliere il nodo del finanziamento.
Sesto, la necessità di un robusto finanziamento pubblico. Negli ultimi anni, da più parti – in Italia e non solo – la strada per uscire dalla stretta tra vincoli di bilancio e pressioni demografiche è individuata nello sviluppo di fondi privati. Questi ultimi si articolano in varie tipologie, che spaziano da forme di assicurazione collettiva (le principali, delle quali beneficiano gli appartenenti alle categorie professionali che le inseriscono nel proprio contratto collettivo), ad assicurazioni di natura individuale. Il dibattito scientifico internazionale, tuttavia, ha mostrato – in maniera univoca – che non si può trovare qui la principale risposta alla crescente domanda di assistenza (ad es. Ocse 2011, Health Economics, 2015). Non ci si può aspettare, infatti, che raggiungano la parte maggioritaria della popolazione, anche mettendo in campo tutti i possibili incentivi (a partire dalle agevolazioni fiscali): non a caso, in nessun paese occidentale – compresi quelli dove ci investe da più tempo – ciò avviene (Gori, Fernandez e Wittenberg, a cura di, 2016). I fondi tendono, peraltro, a coprire perlopiù alcuni tra i segmenti della società che già versano nelle migliori condizioni socio-economiche. Se si vogliono fornire interventi consoni, dunque, la principale risposta ai crescenti bisogni di Long-Term Care non può che provenire da un adeguato finanziamento pubblico. D’altra parte, poiché l’impegno pubblico potrà comunque coprire una parte circoscritta dei bisogni, è necessario costruire mix di finanziamento ben congegnati con le risorse private, da utilizzare in forma complementare.
Tabella 7. La griglia per la valutazione delle proposte nazionali per la non autosufficienza
Note
1 La proposta dell’ARS presa in considerazione nel presente lavoro è quella del 2016.
2 La proposta delle categorie dei pensionati di CGIL-CISL-UIL presa in considerazione nel presente lavoro è quella del 2005 integrata dal documento del 2018.
3 La pdl Fioroni propone il finanziamento con una quota dello 0,5% della vigente contribuzione obbligatoria sulle retribuzioni dei lavoratori dipendenti ed autonomi (e quindi con una riduzione delle entrate degli enti previdenziali) e con un contributo di solidarietà sulle rendite finanziarie e sui grandi patrimoni immobiliari.
4 La pdl Grassi propone il finanziamento con i premi non riscossi delle lotterie, con i finanziamenti europei, con le donazioni di privati e fondazioni bancarie, con il recupero dell’evasione fiscale, oltre alle attuali indennità.
Riferimenti bibliografici
- Bosi P., Guerra M.C., Silvestri P. (2012), Un “modello completo” delle politiche in materia di non autosufficienza, in Capp- Cer- Servizi Nuovi, Diritti di funzionamento, Roma, Edizioni LiberEtà.
- Gori C. (2008), Il dibattito sulla riforma nazionale, in Gori C. (a cura di), Le riforme regionali per i non autosufficienti, Roma, Carocci Editore.
- Gori C., Fernandez J.L., Wittenberg R. (a cura di) (2016), Long-Term Care Reforms in OECD Countries, Bristol, Policy Press.
- Gori C. (2017), Introduzione – L’età dell’incertezza delle politiche per gli anziani non autosufficienti, in Network Non Autosufficienza (a cura di), L’assistenza agli anziani non autosufficienti in Italia – 6° Rapporto. 2017/2018. Il tempo delle risposte, Santarcangelo di Romagna, Maggioli Editore.
- Oecd (2011), Help wanted? Providing and paying for long term care, OECD Health policy studies, OECD publishing.
- Pesaresi F. (2008a), Descrizione del campo e declinazione dei livelli, in Ranci Ortigosa E. (a cura di), Diritti sociali e livelli essenziali delle prestazioni, I quid di Prospettive sociali e sanitarie, n. 2.
- Pesaresi F. (2008b), Le porte sociali: le tendenze in Italia, Prospettive sociali e sanitarie, n. 18.
- Pesaresi F. (2013), Le funzioni dei punti unici di accesso, Welfare Oggi, n. 1.